A come AVIGAN
Per qualche giorno tanti italiani hanno creduto che la medicina per curare il Covid-19 esistesse già. Un video circolato su tutti i telefonini sosteneva che in Giappone il virus fosse stato stroncato sul nascere perché lì i medici somministravano ai contagiati un farmaco chiamato Avigan, antinfluenzale noto da tempo e peraltro di dubbia efficacia già sull'influenza. A furor di popolo in Italia ne è stata autorizzata la sperimentazione, ma la comunità scientifica è rimasta molto scettica (per non dire peggio). Persino la società farmaceutica che lo produce (la Fujifilm, il gruppo famoso nel mondo per le pellicole fotografiche) ha avvertito: non c'è alcuna evidenza di un reale effetto positivo del farmaco sui malati di Covid-19. E di sicuro i giapponesi non possono aver tratto alcun beneficio dall'uso dell'Avigan, visto che la sua sperimentazione in Giappone non è neanche cominciata.
B come BAMBINI
Il coronavirus non rappresenta una reale minaccia per i bambini. È una delle poche certezze, l'unica bella certezza di questa tragica malattia, dunque teniamocela smessa. Gli scienziati possono affermarlo per una semplice evidenza statistica: a oggi in Italia tra le 17mila vittime del virus non c'è stato neanche un minore. Anche nel resto del mondo il tasso di letalità sui bambini risulta vicinissimo allo zero, in Gran Bretagna si è registrato il caso di un morto di 5 anni, già colpito da altre patologie, il che ci porta alla conclusione che è comunque meglio evitare di far entrare in contatto con il virus i bambini affetti da qualche malattia grave. Di sicuro un bambino può essere contagiato: di norma se la cava con un raffreddore, in qualche caso più serio può sviluppare una forma di polmonite da cui però il suo fisico è in grado di recuperare nel giro di qualche settimana. In Italia i casi di positività accertata su chi ha meno di 10 anni sono appena lo 0,7% del totale, e lo 0,9% per la fascia d'età tra il 10 e i 19 anni. Resta il dubbio che i contagiati siano molti di più e non vengano rilevati proprio per via dei sintomi così blandi. Non è stata trovata finora alcuna spiegazione della maggiore resistenza al virus nei primi anni di vita, le uniche conoscenze in materia finora sono di tipo statistico: sappiamo che succede così ma non sappiamo il perché.
Coronavirus, l'esperto: «Nel Lazio sta arrivando adesso il picco e in alcune regioni non c'è discesa»
Lucia Annunziata ricoverata allo Spallanzani per febbre e difficoltà respiratorie. Sottoposta a tampone Covid-19
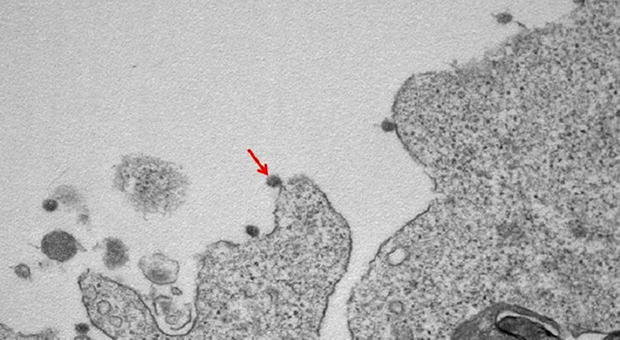
C come CITOCHINE
È una delle parole difficili che l'epidemia ci ha costretto a imparare. Sono le molecole
prodotte dal sistema immunitario per difendersi da un attacco. A volte succede che la reazione di difesa sia eccessiva e il sistema immunitario rilasci una quantità spropositata di citochine (si parla di “tempesta infiammatoria”). Questo meccanismo pare sia all'origine di molti dei guai a cui va incontro un malato di Covid-19 nella sua forma più grave. E proprio sulla necessità di arrestare le tempeste di citochine puntano alcune delle terapie attualmente in fase di sperimentazione. Per esempio il tocilizumab, farmaco già usato contro l'artrite reumatoide. I risultati ottenuti da questo farmaco erano stati annunciati con un certo entusiasmo in particolare dai medici dell'Istituto tumori e dell'ospedale Cotugno di Napoli, ma nelle settimane a seguire l'entusiasmo si è un po' raffreddato. Va detto innanzitutto che non tutti i casi gravi di Covid-19 presentano davvero un alto tasso di citochine, e dunque per chi ha un livello infiammatorio normale la somministrazione di tocilizumab potrebbe essere persino dannosa. E per quanto riguarda quei malati effettivamente colpiti dalla sindrome da rilascio di citochine, l'efficacia del farmaco è ancora tutta da dimostrare, ci vuole tempo, servono dati su un campione più vasto.
D come DONNE
Al contrario di quanto si sente spesso dire, il sesso femminile non si contagia meno di quello maschile. Al contrario nella fascia d'età compresa tra i 20 e i 50 anni le donne positive al virus sono più degli uomini. Ma dai 50 anni in su le cifre si ribaltano, e addirittura i settantenni ammalati sono il doppio delle settantenni, sebbene in quella fascia anagrafica le donne siano di più. Inoltre è sicuro che gli uomini muoiano di più. E questo non solo tra gli anziani: anche sotto i 50 anni si contano molte più vittime di sesso maschile, sebbene le donne contagiate siano di più. Sul totale di coloro che hanno perso la vita per il coronavirus in Italia, due terzi sono maschi e un terzo femmine. Si azzardano varie possibili spiegazioni: c'è chi tira in ballo il fumo ma nelle generazioni meno anziane in realtà le fumatrici sono più dei fumatori, e anche tra gli over 60 la differenza di consumo di tabacco tra i due sessi non è poi così rilevante; secondo altri sarebbe il doppio cromosoma X a garantire una migliore difesa immunitaria; altri ancora danno una spiegazione ormonale, il testosterone maschile avrebbe la colpa di indebolire il sistema immunitario mentre l'estrogeno femminile al contrario lo rafforzerebbe. La verità è che, anche in questo caso, gli infettivologi non hanno trovato una motivazione chiara di ciò che accade ma si limitano a rilevare un'evenienza statistica.
E come ETNIE
Fino a qualche settimana fa in Italia si era diffusa la convinzione che gli immigrati, in particolare gli africani, fossero immuni dal virus. Gli esperti smentivano, il virologo Roberto Burioni denunciò subito la bufala («chi è dotato di sprezzo del pericolo può venire dove mi trovo io in questo momento, al San Raffaele di Milano, per controllare di persona che non è assolutamente vero»). Perché la teoria venisse confutata in modo probabilmente definitivo si è dovuto attendere che l'epidemia dilagasse negli Stati Uniti: in città come Milwaukee l'80 per cento dei morti sono afro-americani, e anche a New York e a New Orleans c'è una netta prevalenza dei neri tra i contagiati, probabilmente per via delle loro peggiori condizioni di vita (quartieri più affollati, case più piccole, assistenza sanitaria inadeguata). Difficile capire come stia evolvendo il contagio in Africa, le notizie ufficiali sul numero di positivi sono ancora meno attendibili che in Europa o in Cina, impossibile capire quanti si sono ammalati in Paesi dove le strutture ospedaliere sono carenti o inesistenti, né ci sono i laboratori per l'analisi dei tamponi nasali. Nonostante questo, si registrano finora quasi 2 mila casi in Sud Africa, circa 1.500 casi in Algeria, più o meno altrettanti in Egitto, oltre mille casi in Marocco.
F come FELINI
Intesi come gatti, ma anche come tigri. In particolare la tigre dello zoo del Bronx a New York, risultata positiva al test (complimenti vivissimi a chi è riuscito a farle il tampone). L'idea di verificare se Nadia - questo il nome della belva - fosse stata contagiata dal suo custode, anche egli positivo, è venuta dopo aver visto che l'animale tossiva e rifiutava il cibo. È possibile che si siano infettate anche le altre tigri e i leoni che condividono lo spazio con Nadia, anche loro mostrano gli stessi sintomi. La notizia ha confermato quanto già era stato verificato da alcuni studi, e cioè che gli animali possono ricevere il virus dall'uomo. E conferma pure che i felini sviluppano forme non asintomatiche, pare che così accada anche ai gatti, mentre con i cani per ora non risulta. Ma i casi conosciuti sono davvero troppo pochi (un gatto in Belgio, qualche cane a Hong Kong) per enunciare leggi generali. E tantomeno si può dire se sia possibile il contagio da un animale domestico all'uomo, certo è che per ora non si è registrato un solo passaggio del genere e i virologi non lo ritengono probabile.
G come 5G
Sul web si incontrano teorie secondo cui la pandemia in corso sarebbe una conseguenza dell'introduzione del 5G, la nuova tecnologia che promette di accelerare le comunicazioni internet via telefonino. Queste teorie sono false. Nei paesi in cui i trasmettitori 5G non sono ancora neanche stati installati il coronavirus circola come in tutti gli altri.
H come HIV
Quando ancora sapevamo pochissimo di questa infezione, e gli unici casi di contagio in Italia erano i due turisti cinesi arrivati da Wuhan già con il virus nel sangue, fu lanciata la notizia del presunto successo di una terapia sperimentale. I farmaci anti-virali già usati con ottimi risultati contro l'Hiv - si diceva - stanno funzionando anche con i malati di Covid. Purtroppo si è saputo qualche tempo dopo che quelle medicine non portavano nessun vero beneficio, un accurato studio compiuto in Cina e pubblicato su una rivista scientifica statunitense ha dimostrato che non c'è alcuna differenza di rilievo tra gli effetti dell'anti-Hiv e quelli del placebo.
I come IMMUNITÀ
È diventato un concetto chiave: chi guarisce dal virus rimane immune? E possiamo riconoscere questa immunità attraverso un test? La prima domanda è di particolare rilievo perché se la risposta fosse negativa significherebbe che da questo virus sarà estremamente difficile liberarsi, nessun vaccino funzionerebbe, chiunque sia stato malato potrenne riprenderselo un'altra volta e ricominciare tutto da capo. L'incubo peggiore che si possa immaginare. Di virus così persistenti e pressoché invincibili nel mondo ce ne sono purtroppo: per esempio l'Hiv, che infatti imperversa da quaranta anni sul pianeta. A rassicurarci c'è però il fatto che tutti i coronavirus fin qui conosciuti e in generale tutti i virus respiratori lasciano in chi li ha avuti ed è guarito una certa immunità. Magari ci si può infettare una seconda volta, ma in forma molto più leggera: il sistema immunitario è ormai preparato a respingere l'invasore, avendolo già conosciuto e sconfitto. Ancora più difficile è trovare una risposta alla seconda domanda: possiamo individuare con un esame del sangue chi ha già avuto il virus ed è immune? I test esistono, e forse sono anche discretamente attendibili (anche se una certa percentuale di errore è emersa), ma forse non bastano a garantire una “patente di immunità”: troppe incognite. C'è il rischio ad esempio che una persona, può avere nel plasma gli anticorpi per combattere il Sars-Cov-2, in realtà debba ancora concludere la sua battaglia, cioè che sia ancora positivo e possa contagiare gli altri per diversi giorni.
L come LETALITÀ
È uno dei tanti misteri di questo virus: qual è la percentuale di malati che muore per il coronavirus? I dati forniti da ciascun paese presentano differenze enormi e difficilmente spiegabili. A un estremo c'è la Corea del Sud, dove i morti sono appena l'1,8% dei contagiati, ma anche la Germania con l'1,8% e gli Stati Uniti con il 3,2%; all'altro estremo purtroppo c'è l'Italia, che finora ha visto morire quasi il 13% dei pazienti, un tasso di letalità che non ha riscontri nel pianeta, anche se bisogna dire che nell'ultimo periodo alcuni Stati si sono avvicinati ai livelli italiani: nel Regno Unito siamo arrivati all'11% di vittime, in Francia e in Spagna siamo intorno al 10%. Si formulano mille ipotesi per spiegare queste divegenze statistiche, la principali delle quali in genere è la seguente: i Paesi dove il tasso di letalità è più basso sono quelli in cui si fanno più tamponi, e dunque vengono alla luce anche un numero maggiore di malati asintomatici che sicuramente esistono anche in Italia (e nel Regno Unito, in Francia, eccetera) ma non vengono rilevati. È possibile che sia così, ma non è detto che la ragione sia solo questa, anche perché l'Italia è la nazione in cui è stato fatto il più alto numero di test in rapporto alla popolazione. Peraltro questo grande divario della letalità non si verifica solo tra uno Stato e l'altro, ma anche tra una regione e l'altra. In particolare in Italia il tasso di letalità va dal 18% della Lombardia al 5,7%% del Lazio ad appena 3,9% dell'Umbria. Una conseguenza della diversa politica dei tamponi? Può darsi, ma forse non c'è dell'altro. Neanche i dati demografici possono giustificare la mortalità italiana: l'età media del nostro Paese è sì molto alta, ma non così diversa da quella tedesca.
M come MASCHERINE
Sembra incredibile, ma la scienza non è ancora riuscita a dare una risposta netta e univoca alla banalissima domanda: portare una mascherina sul viso serve a proteggerci dal virus o no? Ovviamente non parliamo delle mascherine professionali con i filtri che certamente deve indossare un medico o chiunque si trovi a distanza ravvicinata con un malato di Covid-19, quelle servono eccome, devono essere indossate come si deve, tolte come si deve e accompagnate da altre protezioni, guanti, tute, visiere. Ma per tutti gli altri, per chi va a fare la spesa o esce di casa per lavorare, ha senso mettere la mascherina? Con filtro o senza? E il foulard davanti alla faccia? Ogni scienziato dice la sua, c'è chi addirittura vorrebbe metterla a tutti anche quando si sta in casa con la famiglia (il virologo Crisanti) e chi al contrario dichiara pubblicamente «io non me la metto» (Ilaria Capua ieri sera in tv). L'organizzazione mondiale della sanità fornisce indicazioni confuse, prima lo ha sconsigliato, poi ha annunciato un ripensamento e infine ha ribadito: «L'uso esteso di mascherine da parte di persone sane nell'ambiente della comunità non è supportato da prove». Ci sono grafici che mostrano una correlazione tra bassa diffusione dell'epidemia e uso sistematico delle mascherine: i paesi dove le protezioni del viso sono più diffuse sono anche quelli dove il coronavirus ha fatto meno danni. Ma altri smontano la teoria e evidenziano che si potrebbe costruire un identico grafico mettendo in correlazione la bassa diffusione dell'epidemia e con un alimentazione a base di riso (tutti gli Stati che fanno massiccio uso di mascherine in effetti sono asiatici). All'origine di questa confusione c'è la contraddittorietà delle ricerche scientifiche sui reali meccanismi di diffusione del virus. Ogni team di studiosi sostiene una tesi diversa: il contagio può avvenire entro 1 metro di distanza, anzi no fino 2 metri, anzi può arrivare fino a 8 metri, l'infezione si trasmette solo con il “droplet” (le goccioline sputate da chi parla o starnutisce), macché basta l'aerosol emesso con un po' di alito, niente affatto se lo passano solo le persone che si toccano o che comunque stanno vicine... Alla fine l'opinione prevalente tra gli scienziati è che piazzare sul volto una mascherina (possibilmente una di quelle chirurgiche certificate, ma alle brutte anche qualcosa di più rudimentale) aiuti a ridurre la gittata del virus e dunque limiti la possibilità di contagiare gli altri, se tutti la portano le probabilità di contagi si abbassano. Ma sia chiaro: questo tipo di protezione davanti a naso e bocca protegge gli altri, non chi la indossa, guai a pensare di sentirsi al sicuro, anche con la mascherina è fondamentale rispettare le distanze fisiche, evitare di toccarsi il viso e lavarsi le mani.
N come NEROLA
Il paese a 50 chilometri da Roma è diventato il laboratorio per un esperimento a cui guarda la comunità internazionale di epidemiologi e infettivologi. L'intera popolazione del comune, isolata dal resto del mondo con l'istituzione di una zona rossa, in questi giorni viene sottoposta a tre diversi test: il tampone nasale, che individua la presenza del virus nelle vie respiratorie; l'esame del sangue, che attraverso gli anticorpi cerca di stabilire se una persona ha contratto il virus ed è già guarita; un terzo test che pure, con una piccola puntura di spillo sul dito, analizza gli anticorpi e cerca di dare la stessa risposta dell'esame sierologico ma in tempi molto più brevi. Tra gli obiettivi della ricerca, quello di mettere bene a fuoco il fenomeno dei falsi negativi, di misurare con maggiore precisione l'efficacia di tutti i test e di provare anche a dare una dimensione al fenomeno degli asintomatici non rilevati.
O come OLFATTO
Uno dei sintomi più ricorrenti riferiti dai malati di Covid-19 è la perdita del gusto e dell'olfatto. Pare anzi che fra tutti i sintomi prodotti dal virus questo sia il primo a comparire, più precoce ancora della febbre e della tosse. Il gusto e l'olfatto se ne vanno via quasi subito e in genere tornano molto tardi, anzi ci sono diversi pazienti totalmente guariti, negativi al test anche da settimane, ma che ancora dichiarano di non sentire più odori e sapori. Non si esclude che il danno per loro sia diventato permanente. Come si spiega? Ecco un'altra domanda a cui i virologi non sanno rispondere con precisione. Si ritiene però probabile che il Sars-Cov-2 non si limiti ad attaccare l'apparato respiratorio degli esseri umani ma anche il loro sistema nervoso, infettando i neuroni che collegano il naso e la bocca al cervello. L'ipotesi è all'esame dei neurologi, anche perché si comincia a pensare che gli stessi sintomi respiratori siano provocati non soltanto dalla polmonite interstiziale (che ostacola l'assimilazione dell'ossigeno) ma anche da un danno al sistema nervoso, per la precisione al tronco encefalico che controlla la respirazione. Va detto che la neurologia è stata coinvolta nello studio del coronavirus solo da poche settimane: questo sintomo non era stato riferito nei resoconti delle autorità sanitarie cinesi, a quanto pare gli asiatici non lo avvertivano o quantomeno non lo dichiaravano ai loro medici. Sono stati i pazienti e i medici italiani i primi a segnalare il fenomeno alla comunità scientifica internazionale.
P come PLASMA
Tra le tante terapie sperimentate in questi mesi sui pazienti di Covid-19 c'è anche l'uso del plasma donato da chi è già guarito e perciò presenta nel proprio sangue gli anticorpi capaci di distruggere il virus. È un rimedio classico i cui precedenti risalgono all'inizio del Novecento: venne usato la prima volta durante l'epidemia di influenza spagnola nel 1918. Qualche risultato pare che lo stia dando, ma i casi studiati sono ancora troppo pochi. Oltretutto bisogna capire se il plasma sia efficace solo allo stadio iniziale della malattia o anche su chi è già grave. Sembra però difficile che questa possa essere l'arma decisiva nella guerra al coronavirus, anche perché un piano di trasfusione mondiale di massa non è facilmente realizzabile.
Q come QUANTITA'
Altro punto oscuro: quale quantità di virus deve entrare nelle vie respiratorie perché un individuo si contagi? È la questione della cosiddetta “carica virale”: l'esperienza acquisita con gli altri virus mostra che non basta un singolo virione (cosi si chiama una particella virale) per infettare una persona, ce ne vuole una certa quantità. Ma l'ammontare di questa quantità non è noto. Per cui non è ancora chiaro quali siano le probabilità di ricevere il coronavirus da un malato che non ha sintomi e perciò non emette molte particelle con la tosse e gli starnuti. Né è stato definito con precisione il rischio di contrarre la malattia attraverso il contatto con oggetti già toccati da chi è contagiato: è stato sì studiato il tempo di sopravvivenza del virus sulle superfici (poche ore sul rame, un giorno sul cartone, fino a tre giorni sull'acciaio e quattro sulla plastica) ma nessuno ha ancora calcolato in modo inequivocabile se la carica infettante presente su una superficie possa bastare davvero a trasmettere il virus, né cosa succeda con i cibi, né se una persona contagiata possa lasciare quantità sufficienti a trasmetterlo ad altri solo toccando un oggetto o se sia necessario depositare saliva o muco.
R come R CON 0
È il cosiddetto “numero di riproduzione di base”, l'indice che misura a che velocità si diffonde il virus. Quando in Italia è scoppiata l'epidemia, il fattore veniva stimato vicino a R4: significa che ogni singolo malato ne stava infettando mediamente altri 4. È un tasso di riproduzione altissimo, che porta a una diffusione esponenziale del virus, qualcosa di simile alla nota storiella del faraone egiziano e dell'ambasciatore persiano che gli insegnò il gioco degli scacchi (per chi non la sapesse, l'ambasciatore come ricompensa chiese al faraone una quantità di grano calcolata così: un chicco sulla prima casella della scacchiera, due chicchi sulla seconda quattro chicchi sulla terza e così via raddoppiando il numero in ogni casella; il faraone accettò e alla fine scoprì di dover pagare qualcosa come 18 miliardi di miliardi di chicchi, pari a molti anni di raccolto dell'intero Egitto). Se quel valore di trasmissione fosse rimasto così alto, ora in Italia ci sarebbero diversi milioni di malati e chissà quanti morti, nel giro di pochi mesi l'epidemia si sarebbe esaurita ma al prezzo di centinaia di migliaia di vittime. Le misure di contenimento hanno riportato l'R più o meno a 1, e questo basta a rallentare il contagio. Per far sparire il virus dal Paese bisogna avvicinare il valore il più possibile a zero.
S come SINTOMI
A parte la perdita di gusto e olfatto, di cui si è già detto, le autorità sanitarie hanno fornito cifre precise sull'incidenza dei sintomi tra i pazienti: circa il 90% dei malati ha la febbre, che (asintomatici esclusi) di solito dura diversi giorni, può arrivare anche a temperature molto alte e può alzarsi e abbassarsi più volte durante il decorso della malattia. L'altro sintomo classico è la tosse, che riguarda quasi il 70% dei contagiati (tosse secca però: se c'è catarro probabilmente non si tratta di Covid-19). Nel 20% dei casi si arriva alla dispnea, cioè la difficoltà a respirare, che nei casi più gravi evolve in crisi respiratoria e può portare fino al ricovero in terapia intensiva per avere il supporto della ventilazione artificiale. Altri sintomi sono l'affaticamento (33%), il mal di gola (14%), il mal di testa (14%), brividi (11%) nausea e vomito (5%). Meno frequente di quanto si pensi è invece il sintomo della congiuntivite.
T come TAMPONE
Spesso invocato quasi come se fosse una cura capace di fermare la pandemia, il tampone nasale è solo uno strumento per diagnosticare il virus. Il più affidabile però, e per questo in tutto il mondo è il test standard usato per stabilire se si è contagiati o no. Tuttavia lo stesso tampone non garantisce la sicurezza assoluta della diagnosi, negli Stati Uniti hanno calcolato che una persona positiva ha circa il 30% di possibilità di essere erroneamente dichiarata negativa dal test. Un falso negativo su tre non è poco, ed è anche per questo che è obbligatorio fare sempre il doppio tampone a distanza di 24 ore. Ma anche con due tamponi la possibilità di errore rimane, e questo complica la lotta all'epidemia perché è probabile che nel mondo circolino migliaia di positivi convinti di non esserlo e in grado di contagiare chissà quante persone.
U come UNDER 60
Sono le persone che ormai, quando si parla di coronavirus, vengono abitualmente definite «giovani». Il Sars-Cov-2 ha definitivamente sancito che nel mondo moderno si è giovani almeno fino a 60 anni, sotto quella soglia le probabilità di morire per l'infezione sono molto più basse. Ma attenzione, l'Oms ha segnalato che nelle ultime settimane la percentuale di «giovani» ricoverati in terapia intensiva potrebbe essersi alzata. Anche qui però non ci sono dati certi, per ora siamo nel campo delle osservazioni nasometriche, nessuno studio clinico. In Italia ci sono medici in prima linea che confermano la tendenza a un abbassamento dell'età (per esempio Antonio Pesenti, primario della rianimazione al Policlinico di Milano), e altri che dicono di non averla finora rilevata nei loro ospedali (per esempio Massimo Galli, l'infettivologo del Sacco).
V come VACCINO
È l'unica arma che può veramente liberare l'umanità dalla paura del virus. Tutti lo aspettano, tutti ne parlano, nei laboratori di tutto il mondo si concentrano le forze per trovare la strada giusta. Si sentono previsioni ottimistiche, c'è chi se lo aspetta per l'inizio dell'anno prossimo, chi lo pronostica per la fine di quest'anno. Ma la garanzia di arrivare a un vaccino realmente efficace non c'è. Moltissimi dei virus più letali presenti sulla Terra non hanno ancora trovato un vaccino. Non lo si è trovato in quaranta anni per l'Hiv, ma bisogna dire che il virus dell'Aids ha caratteristiche abbastanza diverse dal coronavirus. Anche per virus più simili al Covid-19 come Sars e Mers in verità non c'è un vaccino, ma in quei casi può aver pesato il fatto che l'epidemia si è fermata abbastanza presto per cui il mondo della scienza e l'industria farmaceutica non hanno avuto incentivi a insistere con la ricerca. Ora la situazione è diversa, un vaccino contro questa malattia è una priorità mondiale, chi lo troverà potrà fare miliardi a palate. Con l'intera ricerca mondiale concentrata sull'obiettivo, può darsi che i tempi si accelerino, perciò speriamo di avere presto il benedetto vaccino atteso da tutti. Ma attenzione: una volta trovata la soluzione dal punto di vista scientifico, si porrà poi un'enorme questione industriale. Per produrre le dosi di vaccino necessario per immunizzare miliardi di abitanti del pianeta potrebbero volerci anni. Si può immaginare uno scenario di guerra commerciale in cui ogni Stato correrà ad accaparrarsi il siero con qualsiasi mezzo, e all'interno di ciascun Paese i criteri con cui distribuire la profilassi tra la popolazione diventerebbero oggetto di conflitti sociali e politici senza precedenti. Bill Gates - l'inventore di Microsoft, che da anni richiama l'attenzione sulla minaccia dei virus per l'umanità - in un recente articolo ha invitato l'industria farmaceutica a investire sin d'ora sulla produzione di un ipotetico vaccino, costruendo impianti e preparando i macchinari che serviranno quando ci sarà un farmaco pronto. È un investimento rischioso, non c'è la garanzia di un ritorno economico perché nessuno può assicurare che il vaccino ci sarà davvero, per questo - dice Gates - devono essere gli Stati a coprire almeno una parte del rischio.
Z come PAZIENTE ZERO
Quello italiano non è stato mai trovato, come sappiamo. Il principale motivo per cui nel nostro Paese l'epidemia ha avuto una dimensione così drammatica è proprio questo: il virus è entrato senza che ce ne accorgessimo, e quando sono emersi i primi casi ormai era troppo tardi per isolarli. Neanche in Cina è stato mai individuato il paziente zero, cioè il primo contagiato in assoluto, colui che per primo ha contratto il Sars-Cov-19 ricevendolo presumibilmente da un animale. Era il 30 dicembre del 2019 quando nella città di Wuhan il medico oftalmologo Li Wenliang si accorse che un suo paziente aveva i sintomi di una malattia virale che lui inizialmente diagnosticò come Sars, la sindrome respiratoria diffusasi in Asia tra il 2002 e il 2004. Da quel primo allarme a oggi sono passati precisamente 100 giorni. Sono poco più di tre mesi, ma ci sembra un secolo. A pensarci bene, in un tempo così breve quel poco che la scienza ha scoperto del nuovo coronavirus Sars-Cov-19 è già tantissimo.
Ultimo aggiornamento: Mercoledì 8 Aprile 2020, 20:36
© RIPRODUZIONE RISERVATA